Профилактика заболеваний

 ПРОФИЛАКТИКА КЛЕЩЕВОГО ЭНЦЕФАЛИТА
ПРОФИЛАКТИКА КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Сезон активности клещей начинается в середине апреля, а к середине мая их популяция достигает пика.
Излюбленные места присасывания клещей на человеке: за ушами, на шее, подмышками, в паховой области, то есть там, где кожа наиболее нежная. Однако можно заболеть клещевым энцефалитом, не бывая в лесу. Человек заносит клещей с улицы в дом с верхней одеждой, букетами цветов, ягодами, грибами.
Клещевой вирусный энцефалит- природно- очаговая трансмиссивная инфекция, возбудителя которой передают человеку главным образом иксодовые клещи. Характеризуется преимущественным поражением центральной нервной системы, отличается полиморфизмом клинических проявлений и тяжестью течения. Последствия заболевания разнообразны — от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Иксодовые клещевые боррелиозы- острые и (или) хронические бактериальные природно-очаговые трансмиссивные инфекции, возбудителей которых передают человеку иксодовые клещи. Характеризуются поражением кожи, нервной и сердечно-сосудистой систем, печени, опорно-двигательного аппарата.
Основными переносчиками возбудителей КВЭ и ИКБ являются иксодовые клещи (сем. Ixodidae) рода Ixodes: лесной клещ I. ricinus Linnaeus и таежный клещ I. persulcatus Schulze.
Сравнительно небольшое значение в эпизоотологии этих инфекций имеют клещи родов Haemaphysalis и Dermacentor.
ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ!
Специфическая профилактика.
Специфическая профилактика (плановая и по эпидемическим показаниям) проводится в соответствии с календарем профилактических прививок по эпидемическим показаниям и инструкциями по применению медицинских ИБП.
Профилактические прививки против КВЭ проводят гражданам для предупреждения заболевания. Профилактические прививки против КВЭ населению проводят государственные, муниципальные и частные организации здравоохранения, имеющие лицензию на медицинские виды деятельности.
Профилактические прививки против КВЭ проводят:
-лицам до 18 лет, проживающим на административных территориях эндемичных по КВЭ, с охватом не менее 95%;
-взрослому населению, проживающему на административных территориях с высоким риском заболевания, с учётом дифференциации административных территорий по риску заражения населения вирусом КЭ, с охватом не менее 95%;
-взрослому населению, по виду деятельности или роду занятий, связанному с пребыванием в природных стациях, а также в садоводствах, расположенных в административных районах, эндемичных по КВЭ;
-населению, выезжающему в административные районы, эндемичные по КВЭ;
-лицам, связанным с трудовой деятельностью в административных районах, эндемичных по КВЭ (профессиональные группы риска), в частности, осуществляющих:
-сельскохозяйственные, лесозаготовительные гидромелиоративные, строительные, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные, дезинсекционные работы;
-лицам, чья деятельность связана с использованием вируса КЭ;
-лицам, осуществляющим другие виды работ, связанные с угрозой заражения КВЭ.
Вакцинопрофилактику против КВЭ проводят в основном в зимний период в соответствии с медицинскими показаниями и противопоказаниями вакцинами, зарегистрированными в Российской Федерации, в соответствии с Национальным календарем профилактических прививок и прививок по эпидемическим показаниям.
Экстренная профилактика.
Экстренная профилактика показана в случае обнаружения антигена вируса КЭ методом иммуноферментного анализа (ИФА) и (или) РНК вируса КЭ методом полимеразной цепной реакции (ПЦР) у не привитых против КВЭ, у лиц, получивших неполный курс прививок, имеющих дефекты в вакцинальном курсе, не имеющих документального подтверждения о профилактических прививках. Лицам до 18 лет, не привитым против КВЭ, следует проводить иммуноглобулино профилактику без учета результатов исследования клеща.
Экстренная профилактика противоклещевым иммуноглобулином должна проводиться в течение 72 часов после присасывания клеща.
Сертифицированный иммуноглобулин человека против КЭ вводят в соответствии с указаниями, приведёнными в инструкции по применению.
Иммуноглобулино профилактику проводят в медицинских организациях, определяемых органами управления здравоохранением муниципальных образований.
Неспецифическая профилактика.
Неспецифическая профилактика КВЭ направлена на предотвращение присасывания клещей- переносчиков к людям.
Мероприятиями по неспецифической профилактике КВЭ являются:
-индивидуальная (личная) защита людей;
-уничтожение клещей (противоклещевые мероприятия) в природных биотопах с помощью акарицидных средств;
-экологически безопасное преобразование окружающей среды;
-истребление мелких млекопитающих (дератизационные мероприятия);
-информационно- разъяснительная работа.
ВНИМАНИЕ! ВАЖНО!
Отправляясь на природу, не забывайте о мерах личной профилактики и защиты от клещей. Необходимо соблюдать следующие меры предосторожности:
— воротник рубашки должен плотно прилегать к телу, предпочтительна куртка с капюшоном;
— рубашка должна быть заправлена в брюки и иметь длинные рукава, манжеты рукавов плотно прилегать к телу;
— брюки заправляют в сапоги или ботинки, носки должны иметь плотную резинку;
— голову и шею закрывают косынкой или кепкой,
— одежда должна быть светлой, однотонной, для походов в лес наиболее подходящей одеждой являются различного рода комбинезоны.
— не рекомендуется заносить в помещение свежесорванные растения, верхнюю одежду и другие предметы, на которых могут оказаться клещи.
— собаки или другие животные должны быть также осмотрены.
— по возможности не следует садиться или ложиться на траву. Стоянки и ночёвки в лесу необходимо устраивать на участках, лишённых травяной растительности или в сухих сосновых лесах на песчаных почвах.
Профилактика гриппа
С наступлением осени ежегодно нарастает активность возбудителей вирусных респираторных (дыхательных) инфекций, так как вирусы гораздо лучше сохраняются во внешней среде в прохладное время года, а среди людей нарастает скученность, дети возвращаются в учебные заведения . заболеваемости гриппом и острыми респираторными заболеваниями.
Грипп (франц. grippe), инфлуэнца -острая высококонтагиозная респираторная
вирусная инфекция с воздушно-капельным механизмом передачи, вызываемая вирусами гриппа типа А, В и С (семейство Orthomyxoviridae, род Influenzavirus).
Данная инфекция имеет склонность к эпидемическому распространению,поражает все возрастные группы населения в различных географических условиях.
Заболевание характеризуется коротким инкубационным периодом, быстрым циклическим течением, наличием интоксикационного и катарального синдромов с преимущественным поражением эпителия слизистой оболочки верхних дыхательных путей.
Наибольшую опасность представляет грипп, который протекает тяжело и нередко сопровождается осложнениями:
— со стороны легочной системы (пневмонии, риниты, отиты, бронхиты);
-со стороны верхних дыхательных путей и ЛОР-органов (отит, синусит, ринит, трахеит);
-осложнения со стороны сердечно-сосудистой системы (миокардит, перикардит);
-осложнения со стороны нервной системы (менингит, менингоэнцефалит, энцефалит, невралгии, полирадикулоневриты).
Смерть человека может наступить от интоксикации, кровоизлияния в головной мозг, сердечной недостаточности, так же при гриппе обостряются имеющиеся хроническое заболевания.
Чтобы избежать возможных осложнений, важно своевременно проводить профилактику гриппа и правильно лечить само заболевание.
Обычно грипп начинается внезапно. Возбудители гриппа, вирусы типов А и В, отличаются агрессивностью и исключительно высокой скоростью размножения, поэтому за считанные часы после заражения вирус приводит к глубоким поражениям слизистой оболочки дыхательных путей, открывая возможности для проникновения в неё бактерий.
Среди симптомов гриппа — жар, температура 37,5–39 °С, головная боль, боль в мышцах, суставах, озноб, усталость, кашель, насморк или заложенный нос, боль и першение в горле.
Грипп можно перепутать с другими заболеваниями, поэтому чёткий диагноз должен поставить врач, он же назначает тактику лечения.
При первых симптомах нужно остаться дома, чтобы не только не заразить окружающих, но и вовремя заняться лечением, для чего необходимо немедленно обратиться к врачу. Для предупреждения дальнейшего распространения инфекции, заболевшего нужно изолировать от здоровых лиц, желательно выделить отдельную комнату.
Специфическая профилактика гриппа.
На территории Российской Федерации, в наличии имеются следующие сертифицированные вакцины против гриппа, имеющие рекомендованный ВОЗ состав: Совигрипп, Гриппол плюс, Грипол® Квадри, Ультрикс®Квадри, Флю-М и Флю-М Тетра.
Специфическая профилактика гриппа осуществляется в соответствии с национальным календарем профилактических прививок и инструкциями по применению медицинских иммунобиологических препаратов. Цель вакцинации — не полная ликвидация гриппа, как инфекции, а снижение заболеваемости и смертности от гриппа и, особенно, от его осложнений, от обострения и отягощения сердечно-сосудистых, легочных заболеваний и другой хронической патологии.
В первую очередь вакцинации против гриппа в предэпидемический период подлежат лица, относящиеся к категории высокого риска заболевания гриппом и неблагоприятных осложнений при заболевании, к которым относятся:
-лица старше 60 лет, прежде всего проживающие в учреждениях социального обеспечения;
-лица, страдающие заболеваниями эндокринной системы (диабет), нарушениями обмена веществ (ожирение), болезнями системы кровообращения (гипертоническая болезнь, ишемическая болезнь сердца), хроническими заболеваниями дыхательной системы (хронический бронхит, бронхиальная астма), хроническими заболеваниями печени и почек;
-женщин во 2-м и 3-м триместре беременности (только инактивированными вакцинами);
-лица, часто болеющие острыми респираторными вирусными заболеваниями;
-дети старше 6 месяцев, дети, посещающие дошкольные образовательные организации и (или) находящиеся в организациях с постоянным пребыванием (детские дома, дома ребенка);
-школьники;
-студенты;
медицинские работники;
-работники сферы обслуживания, транспорта, учебных заведений и других людей с многочисленными производственными контактами;
-детей, получающих аспиринотерапию;
-воинские контингенты.
Неспецифическая профилактика гриппа и ОРИ.
Для проведения неспецифической профилактики гриппа и ОРИ используются медицинские иммунобиологические препараты, разрешенные к применению и зарегистрированные на территории Российской Федерации.
Неспецифическая профилактика гриппа и ОРИ включает:
-экстренную профилактику, проводимую в начале эпидемического подъема заболеваемости или в эпидемическом очаге (внутриочаговая профилактика) с применением противовирусных химиопрепаратов, интерферонов и быстродействующих индукторов эндогенного интерферона, обладающих немедленным эффектом;
-сезонную профилактику, проводимую в предэпидемический период, с применением иммунокоррегирующих препаратов курсами разной продолжительности;
-санитарно-гигиенические и оздоровительные мероприятия.
Проведение неспецифической экстренной профилактики гриппа и ОРИ позволяет создать защиту больших групп населения и предупредить массовое распространение инфекции среди населения (в том числе школьников) и групп, подвергающихся повышенному риску заражения и играющих важную роль в дальнейшем распространении инфекций (медицинские работники, работники торговли, общественного транспорта).
Подведём итог, что же необходимо соблюдать для уменьшения риска заражения гриппом и ОРИ:
- Сделайте прививку против гриппа до начала эпидемического сезона.
- Сократите время пребывания в местах массовых скоплений людей и общественном транспорте.
- Пользуйтесь маской в местах скопления людей.
- Избегайте тесных контактов с людьми, которые имеют признаки заболевания, например, чихают или кашляют.
- Регулярно тщательно мойте руки с мылом, особенно после улицы и общественного транспорта.
- Промывайте полость носа, особенно после улицы и общественного транспорта.
- Регулярно проветривайте и делайте влажную уборку в помещение, в котором находитесь.
- Ешьте как можно больше продуктов, содержащих витамин С (клюква, брусника, лимон и др.), добавляйте в блюда чеснок и лук.
- В случае появления, заболевших гриппом в семье или рабочем коллективе-начинайте приём противовирусных препаратов с профилактической целью (по согласованию с врачом с учётом противопоказаний и согласно инструкции по применению препарата).
- Ведите здоровый образ жизни, высыпайтесь, сбалансированно питайтесь и регулярно занимайтесь физкультурой.
БЕРЕГИТЕ СЕБЯ И ОКРУЖАЮЩИХ!
Клещевой энцефалит – острое природно-очаговое инфекционное заболевание
Клещевой вирусный энцефалит – острое природно-очаговое инфекционное заболевание с преимущественным поражением центральной нервной системы. Последствия заболевания разнообразны – от полного выздоровления до нарушений здоровья, приводящих к инвалидности, смерти или продолжительным неврологическим осложнениям.
Клещевой вирусный энцефалит и его профилактика — это важнейшие темы в весенний и летний периоды для любителей активного отдыха на природе. Однако в последнее время укусы иксодовых клещей отмечаются в массовом порядке и в центрах крупных городов.
Причиной заболевания является РНК-содержащий вирус клещевого энцефалита, который относится к роду флавовирусов (Flaviviridae). По составу генетического материала и месту распространения различают дальневосточный, урало-сибирский и западный подтипы.
Как можно заразиться клещевым вирусным энцефалитом
Вирус клещевого энцефалита передается человеку, в основном, через присасывание зараженных иксодовых клещей (Ixodes persulcatus, Ixodes ricinus). Заражение также может произойти при заносе паразитов животными (собаками, кошками) или людьми – на одежде, с цветами, ветками и т. д. Возникновение заболевания возможно и при втирании в кожу вируса при раздавливании паразита или расчесывании мест укуса.
Другой путь заражения (менее распространен) – употребление в пищу сырого молока коз, у которых в период массового нападения клещей вирус может находиться в молоке. Существует вероятность заражения клещевым энцефалитом также через молоко коров.
К заражению клещевым энцефалитом восприимчивы все люди, независимо от возраста и пола. Наибольшему риску заболевания подвержены лица, деятельность которых связана с пребыванием в лесу – работники леспромхозов, геологоразведочных партий, строители автомобильных и железных дорог, нефте- и газопроводов, линий электропередач, топографы, охотники, туристы. Горожане заражаются в пригородных лесах, городских парках, скверах, на садово-огородных участках.
Клещи паразитируют на сельскохозяйственных (коровах, овцах, козах, лошадях, верблюдах), домашних (собаках, кошках) и диких (грызунах, зайцах, ежах и других) животных, которые служат временным резервуаром вируса. Заражение Клещевым энцефалитом происходит с апреля по октябрь-ноябрь (период активности клещей), с весенне-летним пиком. От человека, зараженного клещевым энцефалитом, здоровому человеку вирус не передается.
Классификация заболевания
Заболевание может протекать в острой или хронической форме. Выделяют не очаговые острые формы, в клинической картине которых нельзя выявить конкретную поврежденную структуру нервной системы, и очаговые острые формы с симптоматикой, указывающей на локализацию поражения нервной системы. Степень тяжести состояния при клещевом энцефалите может быть легкой, среднетяжелой и тяжелой.
Симптомы клещевого энцефалита
Инкубационный период (от момента инфицирования до первых клинических проявлений) составляет в среднем 7–12 дней, но может варьироваться от 1 до 30 дней. Редко в этот период возникают предвестники заболевания – общее недомогание, слабость в мышцах конечностей и шеи, онемение кожи лица, головная боль, бессонница.
Болезнь начинается остро: с повышения температуры тела до 38–40°С, симптомов интоксикации (сильной слабости, быстрой утомляемости, нарушения сна), а также с симптомов раздражения оболочек головного мозга (тошноты, рвоты, резкой головной боли, невозможности прижать подбородок к груди).
Возникает заторможенность, спутанность сознания, покраснение лица, шеи, верхней половины туловища. Пациент может ощущать боль в мышцах всего тела, сильнее всего там, где впоследствии будут наблюдаться нарушения движения; может возникнуть онемение участков кожи или ощущение ползанья мурашек, жжения и др.
По мере развития заболевания появляются основные симптомы, которые и определяют его форму. Чаще всего клещевой энцефалит протекает по следующим клиническим вариантам:
— в виде лихорадки, продолжающейся 3-5 дней с явлениями общей интоксикации, но без признаков поражения нервной системы. Исходом является быстрое выздоровление;
— в виде поражения оболочек головного мозга (у взрослых встречается чаще всего), которое проявляется нестерпимой головной болью, головокружением, тошнотой и рвотой, не приносящей облегчения, светобоязнью; появляется вялость, заторможенность. Температура тела повышена, лихорадка продолжается 7–14 дней. Прогноз благоприятный;
— в виде поражения оболочек и вещества мозга, когда к симптомам раздражения мозговых оболочек добавляются нарушения движений в конечностях вплоть до параличей, нарушения зрения, слуха, речи, затруднение глотания и др. Иногда возникают судорожные припадки. Пациент плохо ориентирован в месте и времени, часто наблюдаются бред и галлюцинации. Восстановление происходит долго, нередко двигательные нарушения остаются пожизненно. Это тяжелая форма клещевого энцефалита, поэтому не исключен летальный исход;
— в виде поражения спинного мозга c развитием нарушений движений (парезов и параличей) в мышцах шеи и конечностей;
— в виде поражения нервных корешков и волокон с развитием нарушений чувствительности и движений в конечностях.
Отдельно выделяют клещевой энцефалит с двухволновым течением лихорадки. Первый подъем температуры протекает относительно легко, сопровождается симптомами интоксикации и раздражения мозговых оболочек, а второй (после двухнедельного перерыва) с развертыванием полной клинической картины с признаками поражения нервной системы. Несмотря на это, прогноз благоприятный, хотя возможен переход в хроническую стадию.
Иммунитет к вирусу после перенесенного клещевого энцефалита пожизненный.
Как защитить себя от клещевого вирусного энцефалита?
Заболевание Клещевым энцефалитом можно предупредить с помощью средств неспецифической и специфической профилактики.
Неспецифическая профилактика
Необходимо помнить, что иксодовые клещи являются переносчиками целого ряда инфекционных агентов, которые могут вызвать заболевание у человека.
На территории Российской Федерации широко распространен клещевой боррелиоз (болезнь Лайма), вызываемый спирохетой Borrelia burgdorferi. Ареал распространения этой инфекции значительно шире распространенности Клещевого энцефалита и охватывает в настоящее время многие субъекты РФ, в том числе и территорию Новосибирской области. Средств для специфической профилактики клещевого боррелиоза нет.
Учитывая возможную опасность необходимо соблюдать меры предосторожности, правильно одеваться и использовать дополнительные средства защиты (репелленты, акарициды и др.).
Общие меры предосторожности
При нахождении в очаге одежда не должна допускать заползания паукообразных паразитов и, по возможности, не затруднять быстрый осмотр для их обнаружения:
— Воротник рубашки должен плотно прилегать к телу, предпочтительна куртка с капюшоном;
— Рубашка должна быть заправлена в брюки и иметь длинные рукава, манжеты рукавов плотно прилегать к телу
— Брюки заправляют в сапоги или ботинки, носки должны иметь плотную резинку
— Голову и шею закрывают косынкой или кепкой
— Одежда должна быть светлой, однотонной
— Для походов в лес наиболее подходящей одеждой являются различного рода комбинезоны
Необходимо как можно чаще проводить само- и взаимоосмотры для обнаружения прицепившихся клещей. После посещения леса обязательно снять одежду, вытряхнуть ее, осмотреть тело.
Не рекомендуется заносить в помещение свежесорванные растения, верхнюю одежду и другие предметы, на которых могут оказаться клещи. Собаки или другие животные должны быть также осмотрены.
По возможности не следует садиться или ложиться на траву. Стоянки и ночевки в лесу необходимо устраивать на участках, лишенных травяной растительности или в сухих сосновых лесах на песчаных почвах.
Репелленты
Для защиты используют отпугивающие средства – репелленты, которыми обрабатывают открытые участки тела.
Выбор репеллента определяется главным образом его составом и удобством использования.
В соответствии с международными рекомендациями предпочтение должно отдаваться репеллентам, содержащим диэтилтолуамид (ДЭТА) в контцентрации 30-50%. Нет необходимости в использовании репеллентов с содержанием ДЭТА более 50%. Препараты, содержащие 20% ДЭТА эффективны в течение 3 часов, 30% и более — до 6 часов. Репелленты, содержащие ДЭТА, могут использоваться беременными и кормящими женщинами, а также у детей старше 2 месяцев. Перед применением препарата необходимо внимательно ознакомиться с инструкцией. Репелленты должны храниться в недоступных для детей местах
Акарициды
Акарициды – вещества, оказывающие паралитическое действие на клещей. Такие препараты наносят только на одежду. В настоящее время используют средства, содержащие альфаметрин и перметрин.
Специфическая профилактика
Все лица, выезжающие на работу или отдых в неблагополучные территории по Клещевому энцефалиту, должны быть обязательно привиты.
Прививки лучше делать заранее – до начала сезона активности паукообразных паразитов.
С целью не допущения распространения инфекций, передающихся иксодовыми клещами, юридическими лицами, индивидуальными предпринимателями, гражданами обеспечивается:
— уход и удовлетворительное санитарное содержание территории организации, включающее стрижку газонов, уборку листвы и сухой травы, сухостоя, хозяйственного и бытового мусора. Территория считается благоустроенной при отсутствии павшей листвы и сухой травы, веток, валежника, сухостоя, твердых коммунальных отходов (за исключением специально отведенных мест для их временного хранения и утилизации);
— расчистка прилегающих территорий от мусора, валежника, сухостоя в радиусе 50 — 100 м вокруг принадлежащего им участка;
— ограждение территории организации забором, полосой зеленых насаждений или другим естественным способом по периметру. Озеленение деревьями и кустарниками проводится с учетом климатических условий;
— организация и проведение акарицидных обработок на принадлежащей им территории за 7 календарных дней до открытия (заезда людей), создавая ширину барьера не менее 50 м по периметру ограждения (для руководителей и членов СНТ обработки проводятся по эпидемическим показаниям). При наличии эпидемиологических показаний (регистрация случаев присасывания клещей, заболевания инфекциями, передающимися клещами, на принадлежащей им территории) обработку необходимо повторить с последующей оценкой эффективности проведенных работ;
— проведение профилактических прививок против инфекций, передающихся иксодовыми клещами, и обеспечение средствами индивидуальной защиты для работников, по виду деятельности или роду занятий связанных с пребыванием в природных биотопах, в том числе лицам, занятым в сельскохозяйственной, гидромелиоративной, строительной, заготовительной, промысловой, геологической, изыскательской, экспедиционной, дератизационной, дезинсекционной, лесозаготовительной, лесоустроительной, озеленительной деятельности, а также деятельности по выемке и перемещению грунта, в зонах отдыха и оздоровления населения.
ЧТО ТАКОЕ ГЕПАТИТ С
Методические рекомендации по профилактике Гепатита С
Профилактика гриппа
Из года в год в холодное время года происходит подъем заболеваемости гриппом и острыми респираторными заболеваниями.
Возбудителем гриппа является вирус, который от инфицированных людей попадает в носоглотку окружающих.
Наибольшую опасность представляет грипп, который протекает тяжело и нередко сопровождается осложнениями:
— со стороны легочной системы (пневмонии, риниты, отиты, бронхиты);
-со стороны верхних дыхательных путей и ЛОР-органов (отит, синусит, ринит, трахеит);
-осложнения со стороны сердечно-сосудистой системы (миокардит, перикардит);
-осложнения со стороны нервной системы (менингит, менингоэнцефалит, энцефалит, невралгии, полирадикулоневриты).
Смерть человека может наступить от интоксикации, кровоизлияния в головной мозг, сердечной недостаточности, так же при гриппе обостряются имеющиеся хроническое заболевания.
Чтобы избежать возможных осложнений, важно своевременно проводить профилактику гриппа и правильно лечить само заболевание.
Обычно грипп начинается внезапно. Возбудители гриппа, вирусы типов А и В, отличаются агрессивностью и исключительно высокой скоростью размножения, поэтому за считанные часы после заражения вирус приводит к глубоким поражениям слизистой оболочки дыхательных путей, открывая возможности для проникновения в неё бактерий.
Среди симптомов гриппа — жар, температура 37,5–39 °С, головная боль, боль в мышцах, суставах, озноб, усталость, кашель, насморк или заложенный нос, боль и першение в горле.
Грипп можно перепутать с другими заболеваниями, поэтому чёткий диагноз должен поставить врач, он же назначает тактику лечения.
При первых симптомах нужно остаться дома, чтобы не только не заразить окружающих, но и вовремя заняться лечением, для чего необходимо немедленно обратиться к врачу. Для предупреждения дальнейшего распространения инфекции, заболевшего нужно изолировать от здоровых лиц, желательно выделить отдельную комнату.
Специфическая профилактика гриппа.
На территории Российской Федерации, в наличии имеются следующие сертифицированные вакцины против гриппа, имеющие рекомендованный ВОЗ состав: Совигрипп, Гриппол плюс, Грипол® Квадри, Ультрикс®Квадри, Флю-М и Флю-М Тетра.
Специфическая профилактика гриппа осуществляется в соответствии с национальным календарем профилактических прививок и инструкциями по применению медицинских иммунобиологических препаратов. Цель вакцинации — не полная ликвидация гриппа, как инфекции, а снижение заболеваемости и смертности от гриппа и, особенно, от его осложнений, от обострения и отягощения сердечно-сосудистых, легочных заболеваний и другой хронической патологии.
В первую очередь вакцинации против гриппа в предэпидемический период подлежат лица, относящиеся к категории высокого риска заболевания гриппом и неблагоприятных осложнений при заболевании, к которым относятся:
-лица старше 60 лет, прежде всего проживающие в учреждениях социального обеспечения;
-лица, страдающие заболеваниями эндокринной системы (диабет), нарушениями обмена веществ (ожирение), болезнями системы кровообращения (гипертоническая болезнь, ишемическая болезнь сердца), хроническими заболеваниями дыхательной системы (хронический бронхит, бронхиальная астма), хроническими заболеваниями печени и почек;
-женщин во 2-м и 3-м триместре беременности (только инактивированными вакцинами);
-лица, часто болеющие острыми респираторными вирусными заболеваниями;
-дети старше 6 месяцев, дети, посещающие дошкольные образовательные организации и (или) находящиеся в организациях с постоянным пребыванием (детские дома, дома ребенка);
-школьники;
-студенты;
медицинские работники;
-работники сферы обслуживания, транспорта, учебных заведений и других людей с многочисленными производственными контактами;
-детей, получающих аспиринотерапию;
-воинские контингенты.
Неспецифическая профилактика гриппа и ОРИ.
Для проведения неспецифической профилактики гриппа и ОРИ используются медицинские иммунобиологические препараты, разрешенные к применению и зарегистрированные на территории Российской Федерации.
Неспецифическая профилактика гриппа и ОРИ включает:
-экстренную профилактику, проводимую в начале эпидемического подъема заболеваемости или в эпидемическом очаге (внутриочаговая профилактика) с применением противовирусных химиопрепаратов, интерферонов и быстродействующих индукторов эндогенного интерферона, обладающих немедленным эффектом;
-сезонную профилактику, проводимую в предэпидемический период, с применением иммунокоррегирующих препаратов курсами разной продолжительности;
-санитарно-гигиенические и оздоровительные мероприятия.
Проведение неспецифической экстренной профилактики гриппа и ОРИ позволяет создать защиту больших групп населения и предупредить массовое распространение инфекции среди населения (в том числе школьников) и групп, подвергающихся повышенному риску заражения и играющих важную роль в дальнейшем распространении инфекций (медицинские работники, работники торговли, общественного транспорта).
Подведём итог, что же необходимо соблюдать для уменьшения риска заражения гриппом и ОРИ:
- Сделайте прививку против гриппа до начала эпидемического сезона.
- Сократите время пребывания в местах массовых скоплений людей и общественном транспорте.
- Пользуйтесь маской в местах скопления людей.
- Избегайте тесных контактов с людьми, которые имеют признаки заболевания, например, чихают или кашляют.
- Регулярно тщательно мойте руки с мылом, особенно после улицы и общественного транспорта.
- Промывайте полость носа, особенно после улицы и общественного транспорта.
- Регулярно проветривайте и делайте влажную уборку в помещение, в котором находитесь.
- Ешьте как можно больше продуктов, содержащих витамин С (клюква, брусника, лимон и др.), добавляйте в блюда чеснок и лук.
- В случае появления, заболевших гриппом в семье или рабочем коллективе-начинайте приём противовирусных препаратов с профилактической целью (по согласованию с врачом с учётом противопоказаний и согласно инструкции по применению препарата).
- Ведите здоровый образ жизни, высыпайтесь, сбалансированно питайтесь и регулярно занимайтесь физкультурой.
Клещевой вирусный энцефалит-природно-очаговая трансмиссивная инфекция, возбудителя которой передают человеку главным образом иксодовые клещи. Характеризуется преимущественным поражением центральной нервной системы, отличается полиморфизмом клинических проявлений и тяжестью течения. Последствия заболевания разнообразны — от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Иксодовые клещевые боррелиозы- острые и (или) хронические бактериальные природно-очаговые трансмиссивные инфекции, возбудителей которых передают человеку иксодовые клещи. Характеризуются поражением кожи, нервной и сердечно-сосудистой систем, печени, опорно-двигательного аппарата.
Основными переносчиками возбудителей КВЭ и ИКБ являются иксодовые клещи (сем. Ixodidae) рода Ixodes: лесной клещ I. ricinus Linnaeus и таежный клещ I. persulcatus Schulze.
Сравнительно небольшое значение в эпизоотологии этих инфекций имеют клещи родов Haemaphysalis и Dermacentor.
ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ!
Специфическая профилактика.
Специфическая профилактика (плановая и по эпидемическим показаниям) проводится в соответствии с календарем профилактических прививок по эпидемическим показаниям и инструкциями по применению медицинских ИБП.
Профилактические прививки против КВЭ проводят гражданам для предупреждения заболевания. Профилактические прививки против КВЭ населению проводят государственные, муниципальные и частные организации здравоохранения, имеющие лицензию на медицинские виды деятельности.
Профилактические прививки против КВЭ проводят:
-лицам до 18 лет, проживающим на административных территориях эндемичных по КВЭ, с охватом не менее 95%;
-взрослому населению, проживающему на административных территориях с высоким риском заболевания, с учетом дифференциации административных территорий по риску заражения населения вирусом КЭ, с охватом не менее 95%;
-взрослому населению, по виду деятельности или роду занятий, связанному с пребыванием в природных стациях, а также в садоводствах, расположенных в административных районах, эндемичных по КВЭ;
-населению, выезжающему в административные районы, эндемичные по КВЭ;
-лицам, связанным с трудовой деятельностью в административных районах, эндемичных по КВЭ (профессиональные группы риска), в частности, осуществляющих:
-сельскохозяйственные, лесозаготовительные гидромелиоративные, строительные, заготовительные, промысловые, геологические, изыскательские, экспедиционные, дератизационные, дезинсекционные работы;
-лицам, чья деятельность связана с использованием вируса КЭ;
-лицам, осуществляющим другие виды работ, связанные с угрозой заражения КВЭ.
Вакцинопрофилактику против КВЭ проводят в основном в зимний период в соответствии с медицинскими показаниями и противопоказаниями вакцинами, зарегистрированными в Российской Федерации, в соответствии с Национальным календарем профилактических прививок и прививок по эпидемическим показаниям.
Экстренная профилактика.
Экстренная профилактика показана в случае обнаружения антигена вируса КЭ методом иммуноферментного анализа (ИФА) и (или) РНК вируса КЭ методом полимеразной цепной реакции (ПЦР) у не привитых против КВЭ, у лиц, получивших неполный курс прививок, имеющих дефекты в вакцинальном курсе, не имеющих документального подтверждения о профилактических прививках. Лицам до 18 лет, не привитым против КВЭ, следует проводить иммуноглобулинопрофилактику без учета результатов исследования клеща.
Экстренная профилактика противоклещевым иммуноглобулином должна проводиться в течение 72 часов после присасывания клеща.
Сертифицированный иммуноглобулин человека против КЭ вводят в соответствии с указаниями, приведенными в инструкции по применению.
Иммуноглобулинопрофилактику проводят в медицинских организациях, определяемых органами управления здравоохранением муниципальных образований.
Неспецифическая профилактика.
Неспецифическая профилактика КВЭ направлена на предотвращение присасывания клещей-переносчиков к людям.
Мероприятиями по неспецифической профилактике КВЭ являются:
-индивидуальная (личная) защита людей;
-уничтожение клещей (противоклещевые мероприятия) в природных биотопах с помощью акарицидных средств;
-экологически безопасное преобразование окружающей среды;
-истребление мелких млекопитающих (дератизационные мероприятия);
-информационно-разъяснительная работа.
С наступлением осенних холодов начинается сезон простудных заболеваний, которые снижают нашу иммунную систему и могут привести к заражению такой серьезной инфекцией, как грипп.
Грипп — острая респираторная вирусная инфекция, которая имеет всемирное распространение, поражает все возрастные группы людей.
Источником и распространителем инфекции является больной человек. Основным путем распространения вирусов гриппа от человека к человеку считается воздушно-капельное заражение при разговоре, кашле, чихании. Распространение вирусов гриппа может происходить и контактно-бытовым путем при несоблюдении заболевшим и окружающими его лицами правил личной гигиены, в том числе пользовании общими предметами ухода (полотенце, носовые платки, посуда и др.), не подвергающимся обработке и дезинфекции.
Характерные клинические проявления гриппа: внезапное острое начало заболевания, сопровождающееся резким повышением температуры тела (выше 38-40˚С), ознобом, головной болью, болью в мышцах, общей слабостью, кашлем. Болезнь может протекать легко, однако могут наблюдаться тяжёлые формы течения вплоть до смертельных исходов.
Чтобы избежать или хотя бы минимизировать риск развития болезни и осложнений необходимо проводить профилактические мероприятия. Существует специфическая и неспецифическая профилактика гриппа.
К специфической профилактики относится применение вакцин. Цель вакцинации является не полное устранение вирусов гриппа, а снижение заболеваемости, осложнений и смертности. Вакцинация – это один из надежнейших методов профилактики гриппа. При вакцинации вырабатываются специфические защитные антитела в ответ на введённые определенные антигены. Вакцины от гриппа бывают живыми, содержащими ослабленные вирусы и инактивированными, в состав которых входят убитые вирусы или их отдельные частицы. Вирус гриппа постоянно меняется, поэтому каждый год разрабатывают новую вакцину с учетом регистрации заболевания предыдущего сезона.
Для прививок чаще используют инактивированные вакцины, такие можно ставить даже беременным женщинам. Так же рекомендуется прививать детей с шестимесячного возраста и старше, школьников, студентов, призывников, работников медицинских и образовательных организаций, транспорта, сферы обслуживания, людей старше 60 лет, с хроническими заболеваниями легких. Прививку необходимо делать в начале осени, желательно в сентябре и до середины октября, так как для выработки иммунитета необходимо 12-14 дней. Защитный эффект от вакцинации сохраняется до лета, а значит в пик заболеваемости гриппом (январь, февраль месяцы) уже сформируется иммунитет. Вакцинация против гриппа внесена в Национальный календарь профилактических прививок, она проводится детям от 6 месяцев и взрослым до 60 лет и старше. Прививка делается ежегодно и для всех категорий граждан является бесплатной.
К неспецифической профилактике гриппа относится соблюдение правил личной и общественной гигиены. Основная мера в данном случае является частое мытье рук с мылом, в транспорте и общественных местах можно применять влажные салфетки или специальные жидкости с антимикробным эффектом, избегать большого скопления людей. В закрытых помещениях, как можно чаще проводить проветривание, во время отопительного сезона в домах желательно установить увлажнители, так как в комнатах воздух становится пересушен. В рацион питания, по возможности, необходимо включить больше свежих овощей и фруктов, соков и травяных чаев.
В эпидемический период специфическая и неспецифическая профилактика гриппа позволит Вам существенно снизить вероятность заболеть гриппом.
Профилактика гриппа и ОРВИ
 Грипп — острая респираторная вирусная инфекция, которая имеет всемирное распространение, поражает все возрастные группы людей.
Грипп — острая респираторная вирусная инфекция, которая имеет всемирное распространение, поражает все возрастные группы людей.
Грипп и ОРВИ составляют 95% всей инфекционной заболеваемости
Как происходит заражение?
Попадая на слизистую оболочку верхних дыхательных путей, вирус гриппа внедряется в их эпителиальные клетки, проникает в кровь и вызывает интоксикацию. Создаются условия для активизации других видов бактерий, а также для проникновения извне новых бактерий, вызывающих вторичную инфекцию — пневмонию, бронхит, отит, обострение хронических заболеваний, могут пострадать сердце, суставы.
Кто является источником инфекции?
Единственным источником и распространителем инфекции является больной человек. Основным путем распространения вирусов гриппа от человека к человеку считается воздушно-капельное заражение при разговоре, кашле, чихании. Распространение вирусов гриппа может происходить и контактно-бытовым путем при несоблюдении заболевшим и окружающими его лицами правил личной гигиены, в том числе пользовании общими предметами ухода (полотенце, носовые платки, посуда и др.), не подвергающимся обработке и дезинфекции.
Как проявляется грипп?
Характерные клинические проявления гриппа: внезапное острое начало заболевания, сопровождающееся резким повышением температуры тела (выше 38-40˚С), ознобом, головной болью, болью в мышцах, общей слабостью, кашлем. Болезнь может протекать легко, однако могут наблюдаться тяжёлые формы течения вплоть до смертельных исходов.
Профилактика
Чтобы избежать или хотя бы минимизировать риск развития болезни и осложнений необходимо проводить профилактические мероприятия. Существует специфическая и неспецифическая профилактика гриппа.
Специфическая профилактика
Основной мерой специфической профилактики гриппа является вакцинация. Она осуществляется эффективными противогриппозными вакцинами, содержащими актуальные штаммы вирусов гриппа, рекомендованные Всемирной организацией здравоохранения на предстоящий эпидсезон.
В текущем эпидемическом сезоне по прогнозам Всемирной организации здравоохранения на территории северного полушария будут циркулировать два новых штамма, все они включены в состав отечественных вакцин против гриппа.
Эффективность вакцины от гриппа несравнимо выше всех неспецифических медицинских препаратов, которые можно принимать в течение зимних месяцев, например иммуномодуляторов, витаминов, гомеопатических средств, средств «народной медицины» и так далее.
Вакцинация рекомендуется всем группам населения, но особенно показана детям начиная с 6 месяцев, людям, страдающим хроническими заболеваниями, беременным женщинам, а также лицам из групп профессионального риска — медицинским работникам, учителям, студентам, работникам сферы обслуживания и транспорта.
В вакцинации нуждается каждый человек, заботящийся о своем здоровье и здоровье окружающих. 70-80% провакцинированных сотрудников в коллективе создают иммунную прослойку, которая надежно защищает от гриппа. Своевременная вакцинация снижает заболеваемость гриппом в несколько раз, смягчает течение болезни, сокращает ее длительность, предотвращает осложнения. Прививку от гриппа лучше всего делать в сентябре-октябре-ноябре, когда эпидемия еще не началась. Иммунитет вырабатывается примерно 2 недели. Вакцинация во время эпидемии также эффективна, однако в период до развития иммунитета (7-15 дней после вакцинации) необходимо проводить профилактику другими средствами.
Неспецифическая профилактика
- Избегать контактов с лицами, имеющими признаки заболевания;
- Сократить время пребывания в местах массового скопления людей и в общественном транспорте;
- Носить медицинскую маску (марлевую повязку);
- Регулярно после посещения мест общественного пользования мыть руки с мылом или протирать их специальным средством для обработки рук, промывать нос тёплой водой;
- Осуществлять влажную уборку, проветривание и увлажнение воздуха в помещении;
- Вести здоровый образ жизни (полноценный сон, сбалансированное питание, физическая активность).
В эпидемический период специфическая и неспецифическая профилактика гриппа позволит Вам существенно снизить вероятность заболеть гриппом.
Клещевой вирусный энцефалит (КВЭ)
 Клещевой вирусный энцефалит-это природно-очаговая вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением серого вещества головного мозга или оболочек головного или спинного мозга с трансмиссивным механизмом передачи возбудителя (через кровососущих насекомых- клещей).
Клещевой вирусный энцефалит-это природно-очаговая вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением серого вещества головного мозга или оболочек головного или спинного мозга с трансмиссивным механизмом передачи возбудителя (через кровососущих насекомых- клещей).
Инкубационный период длится от одного дня до 60 дней. У больных отмечается слабость в конечностях, мышцах шеи, онемение кожи лица и шеи. Болезнь часто начинается остро, с озноба и повышения температуры тела до 38-40 градусов. Появляются общее недомогание, резкая головная боль, тошнота и рвота, разбитость, утомляемость, нарушается сон. В остром периоде беспокоят боли во всем теле и конечностях, в мышцах возникают парезы и параличи. Вместе присасывания клещей появляются эритемы (покраснения), которые свидетельствуют о наличии другой инфекции, клещевого боррелиоза или болезни Лайма. Клещевой энцефалит часто приводит к развитию инвалидности.
Экстренная профилактика КВЭ
Для экстренной профилактики используют человеческий иммуноглобулин против КВЭ. Препарат вводят людям: непривитым против клещевого вирусного энцефалита, получившим неполный курс прививок, имеющим дефекты в вакцинальном курсе, не имеющих документального подтверждения р профилактических прививках.
Иммунопрофилактика проводится в лечебно- профилактических организациях, определяемых органами управления здравоохранением муниципальных образований.
Введение человеческого иммуноглобулина против КВЭ рекомендуется не позднее 4 дня после присасывания клеща. Возможно повторное применение препарата по истечению месяца после предыдущего введения иммуноглобулина.
Неспецифическая профилактика клещевого вирусного энцефалита.
Неспецифическая профилактика КВЭ направлена на предотвращение присасывания клещей-переносчиков к людям:
-индивидуальная 9личная защита) защита людей;
-уничтожение клещей (противоклещевые мероприятия) в природных биотопах с помощью акарицидных средств;
-истребление мышевидных грызунов (дератизационные мероприятия);
-индивидуальная (личная защита) включает в себя:
Соблюдение правил поведения на опасной в отношении клещей территории (проводить само и взаимоосмотры каждые 10-15 минут для обнаружения клещей; не садиться и не ложиться на траву; стоянки и ночевки в лесу устраивать на участках, лишенных травяной растительности, или в сухих сосновых лесах на песчаных почвах; после возвращения из леса или перед ночевкой снять одежду, тщательно осмотреть тело и одежду; не заносить в помещение свежесорванные растения, верхнюю одежду и другие предметы, на которых могут оказаться клещи; осматривать собак и других животных для обнаружения и удаления с них прицепившихся и присрсавшихся клещей).
Клещи как правило находятся на растениях на небольшой высоте (не более 1,5 метра). Они цепляются к одежде чаще в области ног и способны ползти только вверх. Поэтому при походе в лес или прогулках в местах с большим количеством кустарников и травы нужно одеваться так, чтобы клещ не мог проникнуть под одежду.
Территория Новосибирской области является эндемичной по клещевому вирусному энцефалиту.
Ежегодно на территории регистрируются покусы населения, так в 2017году зарегистрировано 22612 случаев обращений с покусами клещами жителей области, что больше аналогичного периода прошлого года на 31,25% ( в 2016г. -17228случаев) Показатель заболеваемости -4, 89 на 100 тысяч населения, (заболело) 138 человек).
Лабораторией ФБУЗ «Центр гигиены и эпидемиологии в Новосибирской области» проводились исследования исследования клещей от населения и из окружающей среды.
В 2017г. исследовано 12524 экземпляров клещей, из них положительных на клещевой вирусный энцефалит 290-2,3%; на клещевой боррелиоз исследовано 12154, из них положительных-5626 (46,3%).
Среди заболевших привитых нет.
Трое жителей Новосибирской области умерли после покусов клещей в 2017г.- по данным врачей они не вакцинировались.
В 2017году привито против клещевого энцефалита-246882 человека.
В Доволенском районе Новосибирской области зарегистрировали первый случай 04.04. 2018г. укуса клеща-( в 2017г. первый укус клеща 30.03.2017г.) Местный житель находится под наблюдением врачей. Вирусов, которые переносят членистоногие в его крови не обнаружили.
По прежнему самой надежной мерой профилактики от заболевания клещевым энцефалитом является вакцинация.
Согласно стандартной схеме, вводят вакцину троекратно, через определенные промежутки времени. Первую процедуру лучше проводить осенью, вторую прививку ставят спустя 3-7 недель, а завершающую дозу препарата вводят спустя год после начала вакцинации. Благодаря такому графику действие инактивированных вакцин максимально эффективнее: организм формирует устойчивый к энцефалиту иммунитет, который следует обновлять раз в три года.
Всем желающим привиться необходимо обратиться в медицинскую организацию, на территории обслуживания которой, вы проживаете. Своевременное проведение прививки защитит Вас И Ваших близких от заболевания клещевым вирусным энцефалитом.
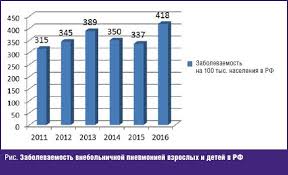
Профилактика внебольничных пневмоний.
Согласно данным официальной статистики РФ (Центральный научно-исследовательский институт организации и информатизации здравоохранения Минздрава РФ), в 2012 г. в РФ было зарегистрировано 657643 случая заболевания ВП, что составило 4,59‰; у лиц в возрасте > 18 лет заболеваемость составила 3,74‰. Однако, что эти цифры не отражают истинной заболеваемости ВП в РФ, которая согласно расчетам достигает 14-15‰, а общее число больных ежегодно превышает 1,5 млн. человек.
Внебольничная пневмония (далее — ВП) является острым заболеванием, которое возникает во внебольничных условиях (вне стационара) или диагностированное в первые 48 часов с момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода (отделения) длительного медицинского наблюдения более 14 суток.
ВП сопровождается симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, боль в грудной клетке, одышка) и рентгенологическими признаками не обнаруживаемых ранее очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Из бактериальных возбудителей наиболее часто встречаются S.pneumoniae, Haemophilus Influenzae тип b, Legionella pneumophila, Moraxella catarrhalis, S. aureus и другие.
Основными возбудителями вирусных пневмоний у иммунокомпетентных взрослых являются вирусы гриппа А и В, аденовирусы, PC-вирус, вирусы парагриппа, реже обнаруживается метапневмовирус.
Коронавирус, вызывающий тяжёлый острый респираторный синдром (ТОРС) и новый коронавирус, вызывающий Ближневосточный респираторный синдром.
При смешанной бактериально-вирусной инфекции у детей, этиологическое значение имеют хорошо известные и недавно открытые респираторные вирусы: респираторно-синцитиальный, метапневмовирус, бокавирус и риновирус.
При формировании эпидемических очагов в закрытых коллективах большое значение имеют микоплазмы (M. pneumoniae) и хламидии (Ch. pneumoniae).
На фоне иммунодефицитных состояний возбудителями ВП могут явиться простейшие (Pneumocystis juroveci и другие), вирусы герпеса и грибы.
При этиологической диагностике ВП необходимо учитывать возможность возникновения зоонозных инфекций, для которых характерны воспалительные процессы в легких (лихорадка Ку, орнитоз, туляремия и другие). Важным элементом обследования больных ВП является исключение этиологической роли возбудителя туберкулеза и других микобактерий.
Основным механизмом передачи ВП является аэрозольный, который реализуется воздушно-капельным и воздушно-пылевыми путями.
Источником инфекции при ВП, вызываемых условно-патогенными микроорганизмами и вирусами в большинстве случаев является больной человек или носитель возбудителя.
ВП среди людей распространены повсеместно, проявляются в виде спорадической заболеваемости и эпидемических очагов (преимущественно, в организованных коллективах или в семьях).
Инфицированию способствует скученное размещение людей, находящихся в организованных коллективах (семья, школа, воинский контингент). Этот микроб является этиологическим фактором 10—25% острых респираторных заболеваний и 6—25% — пневмоний. Чаще страдают дети, подростки и люди молодого возраста (от 5 до 18 лет). В целом, заболеваемость носит цикличный характер. Ее повышение в различных странах и регионах регистрируется каждые 3—5 лет. Также отмечается рост заболеваемости в период эпидемий гриппа, связанный с активацией путей передачи возбудителя.
Острые респираторные заболевания микоплазменной природы чаще всего регистрируются среди студентов и военнослужащих в первые 3 месяца после поступления в коллективы.
При респираторном микоплазмозе инфекционный процесс, как правило, ограничивается острым катаром верхних дыхательных путей (фарингит, ларингофарингит, трахеит). Реже поражаются глубокие отделы респираторного тракта (бронхит, пневмония), но и в таких случаях интоксикация обычно бывает умеренной, симптомы нарастают медленно, нередко больные переносят заболевание на ногах (отсюда термин «ходячая» пневмония). Характерным признаком является приступообразный сухой кашель. Рентгенологические симптомы бронхопневмонии выражены сильнее, чем этого можно ожидать при осмотре больного. В крови регистрируют умеренный лейкоцитоз и незначительное повышение СОЭ. Вышеперечисленная симптоматика респираторного микоплазмоза показывает отличия его от типичной певмонии, вызываемой пневмококками. Как упоминалось ранее, М. pneumoniae может быть причиной и тяжелой, требующей госпитализации пневмонии, особенно это касается детей младше 5 лет и пожилых лиц.
При легионеллезе инфекция распространяется с помощью инфицированного водного аэрозоля и от человека к человеку не передается.
При заболеваниях, вызванных высокопатогенными вирусами гриппа (AH5N1, AH7N9 и другими), некоторыми коронавирсами, зоонозных инфекциях (орнитоз, коксиеллез и другие) источником могут явиться птицы и различные теплокровные животные.
Забор клинического материала от больного (мокрота, мазки из ротоглотки, кровь, бронхо-альвеолярный лаваж (БАЛ) и другие) осуществляется в медицинских организациях, выявивших больного в день обращения и до начала этиотропного лечения.
При лечении больного на дому сбор материала для исследования осуществляется персоналом медицинских организаций.
В крупных очагах ВП с множественными случаями заболеваний (более 100 случаев заболеваний) или во время эпидемических подъемов заболеваемости (грипп) для обнаружения этиологического агента исследуется не менее 20% от числа лиц, заболевших в течение одного инкубационного периода, или имеющих эпидемиологическую связь с заболевшими ранее и одинаковую симптоматику.
Лабораторные исследования материалов от больных ВП осуществляют организации, имеющие лицензию на выполнение работ с микроорганизмами III-IV групп патогенности.
Материалом для исследований по обнаружению возбудителей ВП могут служить мокрота (отделяемое нижних дыхательных путей), БАЛ, кровь, отделяемое ротоглотки (задняя стенка глотки при вирусных инфекциях), моча (при использовании иммунохроматографических тестов на легионеллез, пневмококковую инфекцию и другие инфекции).еющие лицензию на выполнение работ с микроорганизмами III-IV групп патогенности. При летальных исходах исследуются образцы легких, трахеи, селезёнки другие. Патолого-анатомический материал от случаев с подозрением на заболевание, вызванное микроорганизмами I-II групп патогенности, отбирается в присутствии специалистов организаций, обеспечивающих федеральный государственный санитарно-эпидемиологический надзор, и исследуется в лабораториях организаций, обеспечивающих федеральный государственный санитарно-эпидемиологический надзор.
Эпидемиологическое расследование проводится в случае:
— выявления эпидемических очагов ВП с групповой заболеваемостью в организованных коллективах детей и взрослых от 5-ти случаев в течение от 1-й до 3-х недель;- регистрации тяжелых форм ВП среди населения (более 10 случаев ВП с тяжелым течением в течение от 1-й до 3-х недель);
Предупреждение пневмонии у детей является одним из основных компонентов стратегии сокращения детской смертности.
Иммунизация против Hib, пневмококка, кори и коклюша является наиболее эффективным способом профилактики пневмонии.
Важное значение для повышения защитных сил организма ребенка имеет адекватное питание, начиная с исключительно грудного вскармливания в течение первых 6 месяцев жизни. Оно также эффективно для предупреждения пневмонии и сокращения продолжительности болезни.
Борьба с такими экологическими факторами, как загрязнение воздуха внутри помещений (например, путем использования доступных по цене экологически чистых кухонных плит), и создание условий для соблюдения правил гигиены в перенаселенных жилищах также снижает число детей, страдающих пневмонией.
Для снижения риска заболевания пневмонией ВИЧ-инфицированным детям ежедневно дается антибиотик котримоксазол.
Мероприятия по недопущению возникновения случаев ВП среди людей включают:
— благоустройство населенных пунктов и жилых помещений граждан, бесперебойное теплоснабжение;
— соблюдение требований к размещению и бытовому устройству в организованных коллективах детей и взрослых, обеспечение качества уборок, кратности воздухообмена, текущей дезинфекции;
— обеспечение населения безопасными продуктами питания;
— проведение плановой иммунизации населения против гриппа и гемофильной инфекции в соответствии с Национальным календарем профилактических прививок, а также против пневмококковой инфекции по эпидемическим показаниям и в группах риска.
Профилактика гриппа
 С наступлением осенних холодов начинается сезон простудных заболеваний, которые снижают нашу иммунную систему и могут привести к заражению такой серьезной инфекцией, как грипп.
С наступлением осенних холодов начинается сезон простудных заболеваний, которые снижают нашу иммунную систему и могут привести к заражению такой серьезной инфекцией, как грипп.
Чтобы избежать или хотя бы минимизировать риск развития болезни и осложнений необходимо проводить профилактические мероприятия. Существует специфическая и неспецифическая профилактика гриппа.
К специфической профилактики относится применение вакцин. Цель вакцинации является не полное устранение вирусов гриппа, а снижение заболеваемости, осложнений и смертности. Вакцинация – это один из надежнейших методов профилактики гриппа. При вакцинации вырабатываются специфические защитные антитела в ответ на введённые определенные антигены. Вакцины от гриппа бывают живыми, содержащими ослабленные вирусы и инактивированными, в состав которых входят убитые вирусы или их отдельные частицы. Вирус гриппа постоянно меняется, поэтому каждый год разрабатывают новую вакцину с учетом регистрации заболевания предыдущего сезона.
Для прививок чаще используют инактивированные вакцины, такие можно ставить даже беременным женщинам. Так же рекомендуется прививать детей с шестимесячного возраста и старше, школьников, студентов, призывников, работников медицинских и образовательных организаций, транспорта, сферы обслуживания, людей старше 60 лет, с хроническими заболеваниями легких. Прививку необходимо делать в начале осени, желательно в сентябре и до середины октября, так как для выработки иммунитета необходимо 12-14 дней. Защитный эффект от вакцинации сохраняется до лета, а значит в пик заболеваемости гриппом (январь, февраль месяцы) уже сформируется иммунитет. Вакцинация против гриппа внесена в Национальный календарь профилактических прививок, она проводится детям от 6 месяцев и взрослым до 60 лет и старше. Прививка делается ежегодно и для всех категорий граждан является бесплатной.
К неспецифической профилактике гриппа относится соблюдение правил личной и общественной гигиены. Основная мера в данном случае является частое мытье рук с мылом, в транспорте и общественных местах можно применять влажные салфетки или специальные жидкости с антимикробным эффектом, избегать большого скопления людей. В закрытых помещениях, как можно чаще проводить проветривание, во время отопительного сезона в домах желательно установить увлажнители, так как в комнатах воздух становится пересушен. В рацион питания, по возможности, необходимо включить больше свежих овощей и фруктов, соков и травяных чаев.
В эпидемический период специфическая и неспецифическая профилактика гриппа позволит Вам существенно снизить вероятность заболеть гриппом.
К орь-антропонозная вирусная острая инфекционная болезнь с аспираторным механизмом передачи возбудителя.
орь-антропонозная вирусная острая инфекционная болезнь с аспираторным механизмом передачи возбудителя.
Источник инфекции является только больной корью с достаточно точно очерченным заразным периодом: последний день инкубации, продромальный период и период высыпания до 5 дня. Механизм передачи возбудителя аспирационный: путь передачи воздушно-капельный.
В соответствии с информацией Роспотребнадзора и Европейского центра по контролю и профилактике заболеваний, на основании письма заместителя руководителя ФМБА России Романова В.В. от 28.04.2017 № 32-024/24 информирую о регистрации с начала 2017 года в странах европейского региона эпидемического подъема заболеваемости корью; общее число заболевших — около 4000 человек. Случаи заболевания корью зарегистрированы в Австрии, Румынии, Болгарии, Бельгии, Чехии, Венгрии, Франции, Германии, Швеции, Италии, Португалии, Исландии, Испании, Швейцарии; наибольшее число случаев отмечено в Румынии и Италии. В некоторых случаях зарегистрированы летальные исходы, отмечены случаи заражения медицинских работников.
По данным эпидемиологического расследования, эпидемическое распространение кори в европейском регионе стало возможным на фоне низкого уровня иммунизации жителей стран региона и отсутствия ограничительных мероприятий в очагах болезни, в результате чего произошли случаи завоза инфекции.
В настоящее время европейскими специалистами проводится комплекс мероприятий по стабилизации эпидемиологической ситуации, в т.ч. вакцинация всех слоев населения, включая взрослых, проведение лабораторных исследований, широкая санитарно-просветительская работа.
С учетом сложившейся эпидемической ситуации по кори в странах европейского региона прошу изложенную информацию довести до сведения работников предприятий, учреждений и организаций с целью предупреждения возможного заражения корью при посещении перечисленных стран.
Вакцинонрофилактика против кори проводится в поликлинике ФГБУЗ СОМЦ ФМБА России по адресу: ул. Каинская, д. 13, ежедневно с понедельника по пятницу с 8.00 до 20.00.
По вопросам вакцинопрофилактики Вы можете обращаться к заведующей отделением гигиены эпидемиологии Кулагиной Раисе Федоровне телефон: (383) 276-19-21.
Корь.
Корь является одной из самых заразных инфекций. Это острое инфекционное вирусное заболевание с высоким уровнем восприимчивости (индекс контагиозности приближается к 100%), которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто–папулезной сыпью кожных покровов, общей интоксикацией.
Известно, что корь оказывает влияние на смертность и заболеваемость не только в период, следующий непосредственно за инфекцией, но и также в значительно более поздний период, что перенесенная в детстве корь, как и эпидемический паротит может приводить к развитию панкреатита, а впоследствии у ряда пациентов инсулинозависимого сахарного диабета.
Опасны возможные осложнения после перенесенной инфекции со стороны центральной нервной системы, дыхательной системы, желудочно — кишечного тракта. Корь может быть причиной смертности и инвалидности, особенно среди детей раннего возраста.
Корь у взрослых протекает тяжелее, чем у детей. У 3% взрослых она осложняется коревой пневмонией, бронхитом, отитом, синуситом, энцефалитом. Летальность при остром коревом энцефалите до 10%. Заболевание вызвано парамиксовирусом, который может жить в воздухе до двух часов и распространяться воздушно-капельным путем, когда человек кашляет или выдыхает. Пройдет от 10 дней до двух недель, пока вы начнете чувствовать недомогание. Сыпь появится через несколько дней после температуры. В группе риска находятся дети до одного года и взрослые старше 32 лет.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4–го дня высыпаний. С 5–го дня высыпаний больной считается незаразным.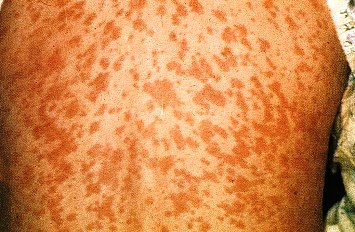
Основным «оружием» против кори является прививка.
Необдуманный отказ родителей от проведения профилактических прививок своим детям приводит к подъему заболеваемости в настоящее время. Своими действиями родители подвергают риску здоровье и жизнь своих детей.
В соответствии с Национальным календарем профилактических прививок ребенок получает две прививки против кори: в 12 месяцев и 6 лет перед школой.
Взрослые до 35 лет должны быть привиты против кори, если у них не известен прививочный анамнез.
Особенно это актуально для лиц, регулярно выезжающих в неблагополучные по кори страны и регионы РФ.
Клещевой энцефалит
 Клещевой энцефалит — природно-очаговая трансмиссивная (передающаяся клещами) вирусная инфекция, характеризующаяся преимущественным поражением центральной нервной системы. Заболевание отличается полиморфизмом клинических проявлений и тяжестью течения (от легких стертых форм до тяжелых прогредиентных).
Клещевой энцефалит — природно-очаговая трансмиссивная (передающаяся клещами) вирусная инфекция, характеризующаяся преимущественным поражением центральной нервной системы. Заболевание отличается полиморфизмом клинических проявлений и тяжестью течения (от легких стертых форм до тяжелых прогредиентных).
Как происходит заражение клещевым энцефалитом?
— Заболевание передается от клещей, в результате их укуса.
— Не исключается вариант втирания вируса через кожу при раздавливании клеща.
— Употребление в пищу сырого зараженного молока, чаще козьего, в период эпидемии. В сыром молоке вирус сохраняется 2 месяца, при кипячении погибает в течение 2-3 минут.
Заболеваемость клещевым энцефалитом имеет сезонный характер, пиком является май-июнь, когда клещи наиболее активны. На территории Новосибирской области по данным Управления Роспотребнадзора по Новосибирской области за 9 месяцев 2016 года зарегистрировано 17228 покусов клещом, что меньше аналогичного периода прошлого года на 19,82%. Наибольшее количество покусов зарегистрировано на территории Новосибирского, Искитимского, Тогучинского, Мошковского, Ордынского, Коченевского, Маслянинского районов области и Советском, Первомайском, Калининском, Октябрьском, Заельцовском районах г. Новосибирска и в г.Бердске.
Основные симптомы заболевания.
Инкубационный период (время от момента укуса до первых симптомов) от 1 недели до месяца. Начало болезни очень напоминает обычное ОРЗ: ломота во всем теле, резкое повышение температуры, головная боль, озноб, тошнота. Потом присоединяются симптомы поражения центральной нервной системы: боли в мышцах, параличи.
За 9 месяцев 2016 года на территории Новосибирской области зарегистрировано 118 случаев заболевания клещевым вирусным энцефалитом, показатель заболеваемости составил 4,2 на 100 тысяч населения, что в 1,4 раза меньше показателя заболеваемости за аналогичный период прошлого года (за 9 месяцев 2015 года зарегистрировано 158 случаев заболевании, показатель – 5,7 на 100 тыс. населения).
Лучшая защита-вакцинация.
Вакцинация является основным направлением в профилактике клещевого вирусного энцефалита и предпочтительнее постэкспозиционного введения противоклещевого иммуноглобулина. Осень — самое лучшее время для начала проведения иммунизации. Мы рекомендуем всем заранее позаботиться о себе и своих близких поставив прививку от клещевого вирусного энцефалита. Первую прививку рекомендуется делать уже в октябре-ноябре, а вторую в марте-апреле т.е. в период отсутствия сезонной активности клещей. Через 1 год после завершения вакцинации для поддержания сформировавшегося иммунитета необходимо проведение ревакцинации. В дальнейшем поддерживающие дозы вакцины вводятся через каждые 3 года.
Всем желающим привиться, необходимо обратиться в медицинскую организацию на территории, обслуживания которой вы проживаете. Своевременное проведение прививки защитит Вас и Ваших близких от заболевания клещевым вирусным энцефалитом.
Клещевой вирусный энцефалит (КВЭ) — является природно-очаговой острой вирусной инфекционной болезнью с трансмиссивным механизмом передачи возбудителя (через кровососущих насекомых — клещей).
Характеризуется преимущественным поражением центральной нервной системы, отличается полиморфизмом клинических проявлений и тяжестью течения.
Последствия заболевания разнообразны – от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Природный очаг КВЭ охватывает 23 района области и лесопарковые зоны городов Новосибирска, Бердска, Оби и Чановский район, где на протяжении ряда лет отмечается высокая численность иксодовых клещей и их высокая зараженность .
На территории Новосибирской области клещи семейства Ixodidae представлены в основном четырьмя видами Ixodes persulcatus , Ixodes pavlovskyi, Dermacentor reticulatus, Dermacentor marginatus, которые являются переносчиками природно-очаговых инфекций, таких как клещевой вирусный энцефалит, клещевой боррелиоз и других.
За период 2014-2016гг. специалистами ФБУЗ «Центр гигиены и эпидемиологии в Новосибирской области» проводилось видовое определение всех собранных в природных очагах клещей. Чаще всего в 2016г. встречались клещи видов: Dermacenter marginatus 36,9% и Ixodes persulcatus – 31,6%.
В 2016г. с целью изучения активности природных очагов клещевого энцефалита, клещевого боррелиоза и других клещевых инфекций специалистами отловлено и сдано для исследования в вирусологическую лабораторию и лабораторию особо опасных инфекций 2104 клеща, из них исследовано:
–методом ИФА на наличие антигена вируса клещевого энцефалита – 614 клещей;
— методом ПЦР на наличие вируса клещевого эецефалита, боррелий, anoplasma, erlichia muris – 1490 клещей.
В 2016г. в вирусологическую лабораторию и лабораторию ООИ ФБУЗ «Центр гигиены и эпидемиологии в Новосибирской области» было доставлено 453 клеща от населения. Результаты исследований показали, что инфицированность клещей вирусом клещевого энцефалита составила -7,1%, что больше среднемноголетних значений (4%) в 1, 7 раз.
Начало эпидемического сезона по клещевому вирусному энцефалиту в 2016г. зарегистрировано 30 марта, что на уровне прошлого года и среднемноголетних значений. Окончание сезона – 6 октября 2016г.
С апреля по октябрь 2016г. зарегистрировано 17335 случаев обращений с покусами клещей жителей области, что меньше на 17,2 %среднемноголетнего уровня обращаемости с укусами клещей (СМУ за 2013-2015гг.- 20922).
Ежегодно наибольшая активность клещей приходится на конец мая-начало июня.
За 2016г. на территориях мест массового посещения жителей зарегистрировано покусов: в парках-52, кладбищах-134, садовых обществ-1423 человека.
В 2016г. показатель заболеваемости КВЭ в сравнении с прошлым годом снизился на 26,3% и был ниже на 31,3% среднемноголетних показателей заболеваемости по Новосибирской области.
Среди госпитализированных с подозрением на КВЭ в 2016г. 72,4% составляют жители г. Новосибирска (362 человека). Диагноз «клещевой энцефалит» подтвержден 125 больным, что составляет 25% от всех госпитализированных. Среди детей до 17 лет диагноз КВЭ подтвердили 10 детям, что составляет 45, 5 % от всех госпитализированных в 2016г. детей. Лабораторная диагностика клещевого вирусного энцефалита проведена в 100% случаев. Диагноз подтвержден методом ИФА.
В отчетном году зарегистрировано 5 лабораторно подтвержденных летальных случаев от заболевания КВЭ. Удельный вес летальных исходов, от числа заболевших составил – 4% и был выше среднемноголетнего уровня (1,9%) в 2 раза.
Умершие от КВЭ не были привиты от КВЭ, иммуноглобулин против КВЭ вводился в 60% случаев (3 человека). Причина смерти- тяжелое течение заболевание (менингоэнцефалополиомиелитическая форма клещевого энцефалита) и наличие тяжелых сопутствующих заболеваний.
Экстренная профилактика клещевого вирусного энцефалита
Для экстренной профилактики используют человеческий иммуноглобулин против КВЭ. Препарат вводят лицам: непривитым против клещевого вирусного энцефалита, получившим неполный курс прививок, имеющим дефекты в вакцинальном курсе, не имеющим документального подтверждения о профилактических прививках.
Иммуноглобулинопрофилактика проводится в лечебно-профилактических организациях, определяемых органами управления здравоохранением муниципальных образований.
Введение человеческого иммуноглобулина против КВЭ рекомендуется не позднее 4 дня после присасывания клеща. Возможно повторное применение препарата по истечению месяца после предыдущего введения иммуноглобулина.
Неспецифическая профилактика клещевого вирусного энцефалита
Неспецифическая профилактика КВЭ направлена на предотвращение присасывания клещей – переносчиков к людям:
-индивидуальная (личная) защита людей;
-уничтожение клещей (противоклещевые мероприятия) в природных биотопах с помощью акарицидных средств;
-экологически безопасное преобразование окружающей среды;
Истребление мышевидных грызунов (дератизационные мероприятия).
Индивидуальная (личная защита включает в себя:
Соблюдение правил поведения на опасной в отношении клещей территории ( проводить само и взаимоосмотры каждые 10-15 минут для обнаружения клещей; не садиться и не ложиться на траву; стоянки и ночевки в лесу устраивать на участках, лишенных травяной растительности, или в сухих сосновых лесах на песчаных почвах; после возвращения из леса или перед ночевкой снять одежду, тщательно осмотреть тело и одежду; не заносить в помещение свежесорванные растения, верхнюю одежду и другие предметы, на которых могут оказаться клещи; осматривать собак и других животных для обнаружения и удаления с них прицепившихся и присосавшихся клещей).
Гигиеническое воспитание населения
Гигиеническое воспитание населения включает в себя: представление населению подробной информации о КВЭ, мерах специфической и неспецифической профилактики КВЭ, основных симптомов заболевания с использованием средств массовой информации, листовок, плакатов, бюллетеней, проведением индивидуальной беседы с пациентом.
Как снять клеща.
Лучше это сделать у врача в травматологическом пункте в поликлинике по месту жительства. Снимать следует осторожно, чтобы не оборвать хоботок, который глубоко и сильно укрепляется на весь период присасывания.
Для исследования клеща для получения достоверного результата нужно обратиться в следующие лаборатории:
-ул. Фрунзе, 84, тел.224-26-52
-ул. Пирогова, 25, тел. 330-97-88
-ул. Красина, 68, тел. 288-01-11
— ул. Ильича, 23, тел 330-55-14
-ул. Вокзальная магистраль (гостиница «Новосибирск» 6 этаж к. 604) т. 220-11-67
-ул. Немировича-Данченко, 147, тел. 344-84-21
-ул. Гоголя, 5, офис 425 (4этаж), 217-45-27